El Rincón del médico presenta artículos sobre terapias de vanguardia y práctica clínica basada en la evidencia extraída de los esfuerzos de colaboración del Equipo Clínico de Passy Muir e investigadores expertos y médicos de diferentes disciplinas y entornos. Se pretende inspirar la discusión sobre la Válvula Passy Muir® y el avance en temas relacionados con el cuidado y manejo de pacientes con traqueostomía y ventilación mecánica.
Impacto en el cuidado del paciente y consideraciones éticas

Las consideraciones éticas evolucionan constantemente a medida que la atención médica cambia y avanza. Debido al estado cambiante de la atención médica, el conocimiento de la investigación actual debe mantenerse a nivel internacional, a medida que los investigadores de todo el mundo contribuyen a la atención estándar para pacientes con traqueostomía y ventilación mecánica. Sin embargo, un desafío para los profesionales de la salud es aclarar su papel en el proceso de decisión para la atención médica y determinar las intervenciones adecuadas para los pacientes. Los estándares éticos que deben abordarse en la práctica van más allá de las profesiones individuales y personales; también incorporan los derechos de los pacientes y la consideración de la capacidad de un paciente para acceder a la comunicación y participar en su atención médica. La eficiencia y la eficacia del método de comunicación proporcionado es un aspecto primordial para el cuidado del paciente.
Comprensión del manejo de los pacientes que experimentan una desconexión prolongada de la ventilación mecánica
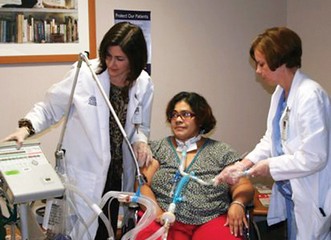
Los pacientes que presentan insuficiencia respiratoria ahora sobreviven con la ayuda de avances médicos, incluidos los tubos de traqueostomía y la ventilación mecánica. El cuidado de los pacientes con ventilación mecánica ha cambiado significativamente en las últimas décadas. Desde los 1950, ha habido un cambio de dispositivos que suministran ventilación mecánica de presión negativa a modos de ventilación de presión positiva invasiva. Con frecuencia, la ventilación se administra a través de tubos de traqueostomía y permite un soporte respiratorio mecánico prolongado para la mayoría de las personas con insuficiencia respiratoria. La presencia del tubo de traqueostomía cumple múltiples objetivos de manejo de la vía aérea; desde establecer una vía aérea de patente, así como proporcionar una conexión a la ventilación asistida.
Manguito para tubo de traqueostomía: Propósito y práctica a través del manejo en equipo
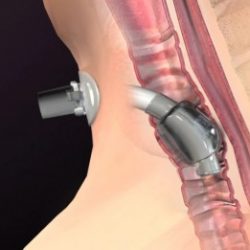
El cuidado de los pacientes con traqueostomía se ha convertido en un tema frecuente de discusión en la industria médica y en las publicaciones. Debido a este enfoque, los detalles relacionados con el plan de atención de dichos pacientes son preocupantes y deben ser considerados. Esta breve discusión destaca un aspecto de la atención al paciente que se ha señalado como importante, la seguridad y la eficacia del desinflado del manguito, especialmente cuando se utiliza una Válvula de cierre positivo y a prueba de fugas.
Caso de Estudio: Manejo de complicaciones después de SCI y el rol de los patólogos del habla-lenguaje en un equipo multidisciplinario
En un espléndido día de principios de verano en junio de 2016, el Sr. Walter sintió la necesidad de subirse a su bicicleta de montaña después de cenar con su esposa y sus cuatro hijos en edad escolar. Como todas las noches, el Sr. Walter prometió contarles un cuento a los dos niños más pequeños cuando regresara. Entonces, esperaron con entusiasmo las aventuras inventadas de los héroes, que el Sr. Walter creó de su imaginación. El Sr. Walter era un ávido ciclista y, a pesar de tener casi 50 años, estaba en una condición física excepcionalmente buena. Le encantaba estar físicamente activo los fines de semana o después de un día estresante en el trabajo, respirar aire fresco en los senderos del bosque, desconectarse por un tiempo y recargar sus baterías mientras montaba bicicleta. El ciclismo era su pasión.
Terapia de oxígeno de alto flujo y la PMV®

Una pregunta frecuente que ha surgido de los médicos es: ¿Qué es la terapia de oxígeno de alto flujo? ¿Debería usarla con mis pacientes que tienen una Válvula Passy Muir® (PMV®)? Este artículo comienza a abordar las consideraciones al proporcionar información sobre ambos dispositivos y el estado actual de la ciencia. Primero, la terapia de oxígeno de alto flujo (HFOT, por sus siglas en inglés) es un sistema de administración de oxígeno que proporciona humedad caliente con altos niveles de oxígeno (O2). Los sistemas tradicionales de suministro de oxígeno no exceden 16 L / min, mientras que la HFOT puede entregar hasta 60 L / min y tanto como 100% de oxígeno (Lindenauer, et al., 2014; Gotera, Díaz Lobato, Pinto, y Winck, 2013). La HFOT se usa típicamente con pacientes después de una insuficiencia respiratoria aguda; sin embargo, ha demostrado ser exitosa en la disminución del Trabajo de Respiración (WOB, por sus siglas en inglés) en condiciones crónicas, como la Enfermedad Pulmonar Obstructiva Crónica (EPOC) y también los cánceres de etapa terminal (Gotera et al., 2013).
Artículos que representan investigaciones internacionales sobre traqueostomía, ventilación mecánica y Válvulas Passy Muir®

Los pacientes han informado que la incapacidad de comunicarse de manera efectiva con los profesionales de la salud ha llevado a malentendidos en cuanto a sus necesidades, lo que ha ocasionado una mayor administración de analgésicos y otros factores que afectan negativamente su atención. Kinneally informa que el uso de un tubo de traqueostomía, en lugar de un tubo endotraqueal, permite un menor uso de la sedación. Este artículo informa que el uso temprano de Válvulas de habla (SV) se ha convertido en una práctica común en su UCI. Al utilizar SVs más temprano durante la atención del paciente en la UCI, Kinneally informa que se ha observado que el retorno de la comunicación verbal mejora la atención del paciente y ha aumentado la participación del paciente y la familia. También describe cómo esto parece estar asociado con una agitación reducida. Debido a estos cambios en el acceso del paciente a la comunicación, Kinneally informa que el uso de sedantes y analgésicos se ha reducido significativamente. En general, se utilizan menos sedantes cuando los pacientes tienen acceso a su voz, comunicación e interacción en su cuidado. Estos hallazgos sugieren que la intervención temprana del uso de SV en pacientes en la UCI mejorará la atención general al reducir la necesidad de analgésicos y sedantes.
Contar con un Protocolo de Uso Clínico e Investigación de la Válvula de Habla Passy Muir®

St. Mary's Healthcare System for Children es una organización que brinda rehabilitación intensiva, atención especializada, atención postaguda y educación para niños con enfermedades limitantes de la vida y condiciones médicas complejas. Establecido hace más de 140 años, St. Mary's Hospital for Children es un centro para pacientes hospitalizados con 97 camas, ubicado en Queens, Nueva York. Con un enfoque centrado en la familia, este centro brinda atención médica diurna a niños y adultos jóvenes. También brinda educación temprana para afecciones médicas, un programa multidisciplinario de trastorno de alimentación y una escuela pública K-12, que brinda educación continua a sus pacientes hospitalizados a largo plazo que pueden ser admitidos por varios meses o incluso años. El programa de alimentación está diseñado tanto para pacientes hospitalizados como ambulatorios. Además, el programa de atención domiciliaria del hospital alcanza a casi 2000 niños médicamente frágiles todos los días en la ciudad de Nueva York y Long Island, lo que convierte al St. Mary's Hospital for Children en uno de los mayores proveedores de atención médica domiciliaria a largo plazo para niños en el estado de Nueva York.
Consideraciones para la Evaluación de Candidatura a PMV® en la población pediátrica

El nacimiento prematuro se define como el nacimiento antes de las 37 semanas de gestación y es la principal causa de muerte en bebés en los Estados Unidos. Según March of Dimes, por primera vez en ocho años, la tasa de nacimientos prematuros en los Estados Unidos ha aumentado a 9.63% según lo informado por el Centro Nacional de Estadísticas de Salud (NCHS) (2016 Premature Birth Report Report, 2016). Estos bebés prematuros a menudo enfrentan problemas de salud como complicaciones respiratorias, ictericia, retinopatía del prematuro, retrasos en el desarrollo y complicaciones gastrointestinales, entre otros. La Academia Nacional de Medicina informa que el parto prematuro cuesta $ 26 mil millones de dólares anuales. Debido a los avances en la tecnología médica y la innovación científica, más microbebés prematuros, aquellos nacidos con menos de 26 semanas de gestación o menos de 800g, y aquellos con anormalidades congénitas sobreviven, pero no sin enfrentar frecuentemente los desafíos médicos prolongados.
Candidatura para Colocación de Válvula Passy Muir® en Infantes y Niños Pequeños: Evaluación de la Vía Aérea

La evaluación de la vía aérea superior es un componente crítico para una evaluación integral de cualquier infante o niño muy pequeño que tenga una traqueostomía. Es el análisis e interpretación de los datos recopilados durante la evaluación de la vía aérea lo que guía la toma de decisiones con respecto a dos problemas críticos de calidad de vida para pacientes muy jóvenes con traqueostomía y sus familias: (1) la ruta para la ingesta nutricional y (2) candidatura para la colocación de una Válvula Passy Muir® y tiempo de desgaste. El uso de la Válvula Passy Muir no solo aborda el desarrollo neurológico, sino también la calidad de vida relacionada con la salud.
Claves para el éxito: Un caso de estudio de Terapia Respiratoria Pediátrica
A lo largo de la infancia y la niñez, el desarrollo motor grueso y fino progresa en un patrón y una línea de tiempo típicos que afectan muchos aspectos de la vida de un niño. Sin embargo, cuando los bebés y los niños son traqueostomizados a una edad temprana, este proceso de desarrollo se ve afectado negativamente. La colocación de un tubo de traqueostomía en la vía aérea del niño abre un sistema previamente cerrado. Si bien la traqueostomía es necesaria para mejorar el estado respiratorio del niño, tener un tubo de traqueostomía en su lugar cambia la dinámica del sistema aerodigestivo. El niño ahora respira a través del tubo de traqueostomía y no puede usar las vías respiratorias superiores con eficacia, especialmente si el tubo del tubo de traqueostomía está inflado. Esta pérdida de flujo de aire a través de la vía aérea superior disminuye la estimulación de la vía aérea superior, causando cambios en la sensación, pérdida de presión subglótica, impacto negativo en las secreciones y gestión de la secreción, cambios en la función de deglución, pérdida de la voz y otros cambios negativos en las funciones. Además, se ha demostrado que tener un sistema abierto tiene un efecto negativo sobre el soporte del tronco y la estabilidad del núcleo para la movilidad (Massery, 2014, 2006; Massery, Hagins, Stafford, Moerchen, & Hodges, 2013). También reduce su capacidad para comunicarse y comer de forma segura. La intervención temprana es imperativa, ya que una interrupción durante este período crítico puede tener un impacto significativo en el desarrollo de los pacientes, en particular en el lenguaje y el habla (Stevens, Finch, Justice y Geiger, 2011). Cuanto antes pueda intervenir el equipo clínico, disminuye el riesgo de retrasos a largo plazo (Hofmann, Bolton y Ferry, 2008).
Perspectiva de los médicos sobre la válvula parlante Passy Muir®

Barlow Respiratory Hospital es un lugar único para practicar la medicina. El hospital es pequeño, solo tiene 60 camas en el campus principal de Los Ángeles. El hospital fue fundado en 1902 como un sanatorio para la tuberculosis y permanece rodeado de naturaleza, a pesar de su ubicación a solo unos kilómetros del centro. En Barlow Respiratory Hospital, nuestro personal interdisciplinario está muy unido y trabaja en equipo. Nuestros pacientes son transferidos principalmente a nosotros desde unidades de cuidados intensivos en otras instalaciones en el área circundante. Hemos desarrollado una metodología efectiva para el uso en linea de la Válvula Passy Muir® con pacientes ventilados mecánicamente.
Soporte basado en evidencia para el uso directo de una PMV® con ventilación mecánica

Existen conceptos erróneos acerca de los riesgos potenciales de dañar los pulmones ya comprometidos de un paciente durante la recuperación si se usa una Válvula de habla en pacientes con ventilación mecánica, y estas ideas erróneas tienden a dificultar el uso de Válvulas de habla en esta población. Los argumentos sobre el uso de una Válvula de habla unidireccional durante la ventilación mecánica incluyen la idea de que existen mayores riesgos de aspiración debido al desinflado del manguito, disminución del reclutamiento pulmonar debido a la pérdida de ventilación con el desinflado del manguito, e incluso un mayor riesgo de barotrauma debido al aumento de la presión pulmonar. Si bien el propósito de la ventilación mecánica es apoyar al sistema respiratorio durante la recuperación, los cambios que causa en la función fisiológica del sistema respiratorio también producen efectos perjudiciales en el manejo de las secreciones, la función pulmonar, la comunicación, la deglución, la presión subglótica y otros parámetros que afectan la función. Con frecuencia, los riesgos potenciales se usan como razones para retrasar el uso de una Válvula de habla directamente en el ventilador; Sin embargo, la investigación no los sustenta. Estas suposiciones a priori no están fundamentadas en la investigación, y las observaciones clínicas han proporcionado evidencia anecdótica que era contraria a las enseñanzas anteriores. Anteriormente, ha habido una escasez de investigaciones para sustentar lo que se ha visto clínicamente; sin embargo, la investigación empírica actual está demostrando que el uso de una Válvula de habla directamente con ventilación mecánica promueve una mejor ventilación (Sutt et al., 2016) y una desconexión del ventilador más rápida (Carmona et al., 2015), entre otros beneficios.
Efectos de la PMV® con la ventilación mecánica en la comunicación y la deglución.

Anualmente, más de 100.000 pacientes en los Estados Unidos experimentan eventos médicos que requieren una traqueostomía, con 24 por ciento de ellos que requieren ventilación mecánica (Yu, 2010). Se estima que para el año 2020, habrá más de 600.000 pacientes que requieran ventilación mecánica prolongada (Zilberberg, 2008). La mayoría de los pacientes con ventilación mecánica están en reposo prolongado durante la hospitalización. En las unidades de cuidados intensivos de todo el país, se están realizando esfuerzos para implementar programas de movilidad temprana, ya que hay pruebas significativas que indican que muchos pacientes en unidades de cuidados intensivos con ventilación mecánica prolongada experimentan una marcada disminución en el estado funcional (Spicher, 1987). Después de una semana de reposo en cama, la fuerza muscular puede disminuir tanto como 20 por ciento con una pérdida adicional de 20 por ciento cada semana subsiguiente de reposo en cama (Perme, 2009; Sciaky, 1994). ¿Por qué es esto significativo para la patología del habla y el lenguaje?
Uso de la Válvula de Habla durante la ventilación mecánica: Más que solo para la comunicación y la deglución

La incapacidad para comunicarse durante los períodos de ventilación mecánica (MV) puede aumentar la angustia psicoemocional (Egbers, Bultsma, Middlekamp y Beoerma, 2014) y se ha asociado con la depresión y el trastorno de estrés postraumático (Freeman -Sanderson, Togher, Elkins y Phipps, 2016). Las Válvulas de habla unidireccionales se pueden usar para restablecer la comunicación verbal en pacientes que requieren MV. La Válvula Passy Muir® es la única Válvula de cierre positivo que se puede usar con MV. La Válvula Passy Muir se abre durante la inspiración y se cierra al final de la inspiración, redirigiendo la exhalación a través de las cuerdas vocales y por la boca y la nariz, lo que permite la comunicación verbal. La restauración del flujo de aire, la sensación y la presión positiva de la vía aérea en el tracto aerodigestivo devuelven la vía aérea superior a una condición fisiológica más normal y también pueden tener otros beneficios clínicos para el paciente que requiere traqueostomía y MV.
Investigación actual relacionada con la ventilación mecánica y el uso de Válvulas de Hablas

Las investigaciones actuales muestran una asociación abrumadora de emociones negativas, incluidos el miedo, la ansiedad y la depresión en pacientes ingresados en la unidad de cuidados intensivos (UCI). Las estadísticas reportan hasta 75% de pacientes que refieren ansiedad y el 40% refieren síntomas depresivos después del ingreso en la UCI (Nelson et al. 2001). Estos investigadores realizaron un estudio observacional prospectivo con 22 pacientes en una UCI terciaria, para evaluar los efectos de la comunicación vocal en el bienestar mental y físico. El estudio midió el cambio en el estado de ánimo informado por el paciente, la calidad de vida relacionada con la comunicación y el estado de salud general con el retorno de la voz entre los pacientes con traqueostomía con ventilación mecánica ingresados en la UCI. Se realizaron evaluaciones diarias para evaluar la calidad de vida de los pacientes en relación con la comunicación, y se realizaron evaluaciones semanales para evaluar su estado de salud general. Todos los participantes se sometieron a una traqueostomía y experimentaron falta de voz durante la ventilación mecánica. Los pacientes evolucionaron con el desinflado del manguito, la evaluación / manejo de la deglución y una evaluación de la comunicación, que incluyó la implementación de la Válvula de Habla Passy Muir®.
Infantes y niños con traqueostomía y dependencia del ventilador en las unidades de cuidados intensivos: Candidatura e intervención temprana con una válvula de habla sin fugas y con sesgo cerrado

Existe una amplia investigación en la población adulta sobre Passy Muir® Tracheostomy & Ventilator Swallowing and Speaking Valve (PMV®) respaldar los beneficios de la voz, el manejo de secreciones, la fisiológia de la presión positiva al final de la espiracion (PEEP), la deglución, el olfato, la calidad de vida y el destete. Sin embargo, trabajar con bebés y niños que se someten a traqueostomías con o sin asistencia respiratoria puede ser más desafiante que con adultos debido a múltiples de factores. Los factores del desarrollo, en combinación con preocupaciones médicas, impactan las consideraciones de tratamiento, pero la literatura de investigación en la población pediátrica es inadecuada para proporcionar suficientes prácticas basadas en evidencia (Suiter, McCullough y Powell, 2003). La revisión de la literatura reciente sugiere que aproximadamente la mitad de todos los pacientes pediátricos que reciben una traqueotomía tienen menos de un año de edad (Barbato, Bottecchia y Snijders, 2012; Lewis, Carron, Perkins, Sie y Feudtner, 2003). La traqueotomía temprana puede dar lugar a una oportunidad para la aplicación temprana de la PMV que, de otro modo, podría perderse si el equipo médico no tiene una comprensión clara de las pautas prácticas para la aplicación de la PMV.
De la ICU a la atención domiciliaria: un protocolo para la transición

El Programa de traqueostomía y ventilación domiciliaria del Hospital de Niños de Wisconsin (Children's Hospital of Wisconsin) está compuesto principalmente por niños con antecedentes de prematuridad, displasia broncopulmonar grave y anomalías de las vías respiratorias. El equipo de atención incluye intensivistas neonatales y pediátricos, neumólogos y otorrinolaringólogos, junto con otros servicios de consultoría. Además, el niño es seguido por el equipo de traqueostomía / ventilación compuesto por coordinadores de atención de enfermeras registradas (enfermeras registradas), terapeutas respiratorios, trabajadores sociales y planificadores del alta. El equipo se reúne semanalmente con la familia y el personal de enfermería de cabecera para describir el progreso hacia el alta.
Brindar cuidados complejos para niños complejos: un enfoque multidisciplinario

Existe una tendencia cada vez más visible en cuanto a los esfuerzos para mejorar la atención de los niños con trastornos aerodigestivos complejos. Durante muchos años y por diversas razones, los niños con trastornos complejos a menudo han sido atendidos en centros de derivación terciarios. Dichos centros han proporcionado la disponibilidad de una amplia gama de atención de subespecialidades. Los centros de atención multidisciplinaria han existido durante muchos años para tratar a niños con anomalías craneofaciales, fibrosis quística y cáncer. Sin embargo, recientemente, los centros aerodigestivos pediátricos han tenido una mayor visibilidad y presencia comercial. Como tal, es importante comprender quién está involucrado, por qué existen tales centros y qué significan.
Los protocolos ayudan a mejorar la comunicación de los pacientes con traqueotomía y dependencia del ventilador
Para los pacientes con traqueotomía y dependencia del ventilador, la comunicación en la unidad de cuidados intensivos puede ser difícil de lograr, pero tener un medio de comunicación confiable es imperativo para la salud, la seguridad y el bienestar. El equipo de Patología del Habla y el Lenguaje (SLP) del Centro Médico de la Universidad de Vanderbilt (VUMC) lanzó recientemente una iniciativa de mejora de la calidad de seis meses para promover la intervención temprana para esta población de pacientes. El proyecto, "Mejora de la comunicación para pacientes con traqueostomía y dependencia del ventilador", tenía el objetivo principal de establecer coherencia con la comunicación para estos pacientes al capacitar a todo el departamento de SLP en un protocolo recientemente desarrollado. Antes de este proyecto, solo algunos de los SLP en el departamento tenían plena confianza y competencia para brindar intervención a estos pacientes. Con el desarrollo e implementación de este programa, los pacientes pueden participar más fácilmente en su plan médico, lo que puede mejorar la eficiencia de la atención por parte de todo el personal, evitando retrasos innecesarios en su atención, que pueden haber ocurrido como consecuencia de las dificultades anteriores con la comunicación y la participación del paciente.
Tener protocolos de uso clínico para mejorar los resultados de los pacientes

Gaylord Specialty Healthcare se fundó en 1902 como un sanatorio de tuberculosis y se ha convertido en un hospital de cuidados intensivos a largo plazo (LTACH) de 137 camas. Dentro de esta instalación, las especialidades se enfocan en el manejo médico y rehabilitación de pacientes que han sufrido una enfermedad aguda o un accidente traumático. Debido a este enfoque, se han establecido programas en pulmón, lesión de la médula espinal, lesión cerebral traumática y accidente cerebrovascular como áreas de diagnóstico principales para brindar intervención. La atención de estos pacientes médicamente complejos es brindada por un equipo multidisciplinario, que incluye médicos, enfermeras especialistas, profesionales de la atención respiratoria, técnicos de radiología, terapeutas (patología física, ocupacional y del habla y el lenguaje), farmacéuticos y administradores de atención, tanto para adolescentes como para adultos. Las poblaciones médicamente complejas que se ven también pueden incluir pacientes con enfermedad pulmonar obstructiva crónica (EPOC), enfermedad pulmonar restrictiva, enfisema crónico, apnea obstructiva del sueño, bronquitis, asma, complicaciones respiratorias por obesidad mórbida y trastornos neurológicos. Además, los diagnósticos complejos también incluyen distrofia muscular y síndrome pospoliomielítico, así como la dependencia del ventilador debido a una enfermedad o lesión. Debido a la amplia variedad y complejidad de los diagnósticos que se tratan, un equipo multidisciplinario es esencial para brindar los mejores resultados.
Uso de la válvula Passy Muir® junto con la terapia de oxígeno de alto flujo

Nuestra instalación, Madonna Rehabilitation Hospitals, utiliza humidificación con niebla tibia durante el cuidado de pacientes con traqueotomía. Como la innovación es uno de los valores centrales de la instalación, el dispositivo Vapotherm Precision Flow para terapia de oxígeno de alto flujo (HFOT) se presentó en Madonna en enero de 2016. Esta tecnología permite la entrega de caudales de gas de hasta 40 LPM (litros por minuto) sin molestias ni daños en los epitelios de las vías respiratorias (Lindenauer, Stefan, Shieh, Pekow, Rothberg y Hill, 2014).
El papel de las presiones en la deglución y Impacto de la Válvula Passy Muir®

La presencia de un tubo de traqueotomía se ha asociado con aspiración y disfagia, pero la prevalencia exacta ha variado en la literatura. Se ha demostrado que los tubos de traqueotomía limitan la elevación laríngea, disminuyen la presión subglótica y alteran mecánicamente la deglución (Suiter, McCullough y Powell, 2003). Los pacientes con cánulas de traqueotomía también tienen otros factores de riesgo, además de la presencia de cánulas de traqueotomía, que pueden predisponerlos a la aspiración o la disfagia. Este artículo discutirá el papel de la presión subglótica y su relación con la deglución.
Relevancia clínica de las vías sensitivomotoras en el tratamiento de la disfagia después de la traqueostomía
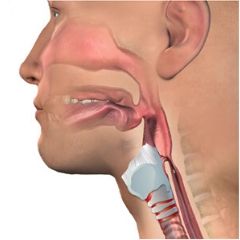
Los sistemas de deglución orofaríngea y esofágica son un desafío para comprender completamente debido a la interdependencia de los sistemas sensorial, motor y conductual. Cuando los pacientes dependen de la traqueotomía, la evaluación de su deglución, el establecimiento de la dieta menos restrictiva y la identificación de intervenciones para mejorar la función de deglución plantean un desafío más difícil que con los pacientes que tienen un sistema intacto. La protección de las vías respiratorias en estos pacientes depende en gran medida de la reintegración del tracto aerodigestivo superior, el uso de capacidades compensatorias, el estado médico y la integridad de los aspectos fisiológicos de la deglución. La comprensión de estos sistemas es un precursor esencial para apreciar cómo interactúan y se relacionan con la seguridad de la deglución en pacientes con traqueotomías.














